Skoring TB pada Anak
Dalam menegakkan diagnosis tuberkulosis (TB) pada pasien anak, sebaiknya menggunakan berbagai prosedur diagnostik. Apabila terdapat keterbatasan sarana diagnostik maupun biaya, dapat menggunakan suatu pendekatan diagnostik lain, yaitu sistem skoring. Sistem skoring dikembangkan oleh para ahli dari Ikatan Dokter Anak Indonesia (IDAI), Kemenkes RI, dan WHO. Sistem ini mempermudah penegakan diagnosis TB anak, terutama di fasilitas pelayanan kesehatan dasar. Apa yang sebaiknya dilakukan?
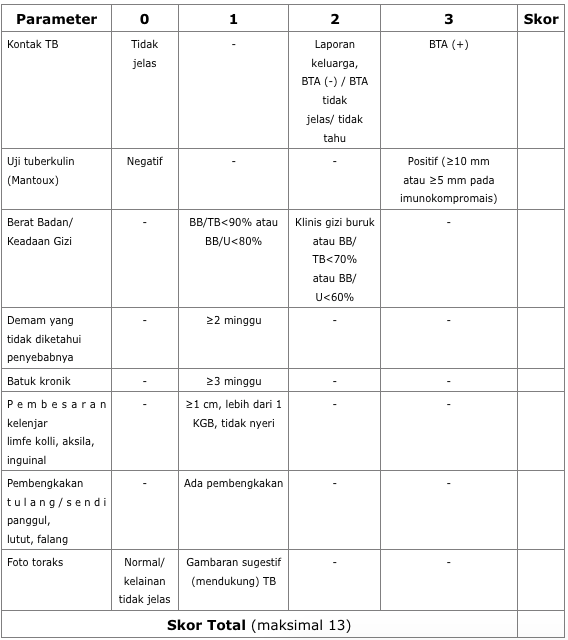
Penilaian atau pembobotan pada sistem skoring menurut Direktorat Jenderal Pengendalian Penyakit Dan Penyehatan Lingkungan Kementerian Kesehatan Republik Indonesia tahun 2013, meliputi hasil pemeriksaan tuberkulin (Uji Mantoux) dan kontak erat dengan pasien dewasa TB menular mempunyai skor (nilai) tertinggi, yaitu 3. Namun demikian, seperti dapat dilihat pada lampiran tulisan ini, uji tuberkulin bukan merupakan pemeriksaan penentu utama, untuk menegakkan diagnosis TB anak. Selain itu, pasien anak dengan jumlah skor ≥6, dapat didiagnosis, harus ditatalaksana sebagai pasien TB, dan mendapat OAT (Obat Anti Tuberkulosis).
Beberapa keadaan klinis khusus pada pasien, memerlukan pemeriksaan lebih lanjut di fasilitas pelayanan kesehatan rujukan. Misalnya ditemukan gibbus atau koksitis TB, juga tanda bahaya TB saraf pusat, yaitu kejang, kaku kuduk, dan penurunan kesadaran. Selain itu, juga adanya tanda kegawatan lain, misalnya sesak napas atau pada pemeriksaan foto Rontgen polos dada atau toraks menunjukan gambaran efusi pleura, milier, atau kavitas.
Pada sistem skoring, beberapa parameter memerlukan penjelasan khusus. Kontak dengan pasien pasien dewasa TB BTA positif diberi skor 3, hanya bila ada bukti tertulis hasil laboratorium BTA dari orang dewasa sebagai sumber penularan. Data ini dapat diperoleh dari formulir TB 01 atau dari hasil laboratorium. Penentuan status gizi anak dilakukan dengan parameter BB/TB atau BB/U dengan Berat Badan, Panjang atau Tinggi Badan, dan Umur diukur saat pasien datang (moment opname). Penentuan status gizi untuk anak usia <5 tahun menggunakan panduan buku KIA terbitan Kemenkes RI, sedangkan untuk anak usia >5 tahun menggunakan kurva CDC terbitan tahun 2000. Apabila BB kurang, anak juga harus diberikan upaya perbaikan gizi dan dievaluasi selama 1 bulan.
Gejala klinis demam (≥2 minggu) dan batuk (≥3 minggu) lama, dapat bernilai apabila tidak membaik setelah diberikan pengobatan, sesuai baku terapi di fasilitas pelayanan kesehatan dasar. Selain itu, gambaran foto toraks yang mendukung TB dapat berupa pembesaran kelenjar hilus atau paratrakeal dengan atau tanpa infiltrat, atelektasis, konsolidasi segmental atau lobar, milier, kalsifikasi dengan infiltrat, ataupun tuberkuloma. Foto toraks bukan merupakan alat diagnostik utama pada TB anak
Diagnosis TB pada anak dengan sistem skoring sebaiknya ditegakkan oleh dokter. Apabila di fasilitas pelayanan kesehatan tidak ada dokter, pelimpahan wewenang terbatas dapat diberikan kepada petugas kesehatan lainnya. Namun demikian, seharusnya hanya kepada petugas yang sudah dilatih tentang strategi DOTS, untuk menegakkan diagnosis dan tatalaksana TB anak. Dalam sistem skoring ini, anak didiagnosis TB jika jumlah skor ≥ 6, dengan skor maksimal 13.
Anak dengan skor 6 yang diperoleh dari poin kontak dengan pasien BTA positif dan hasil uji tuberkulin positif, tetapi TANPA gejala klinis, maka pada anak tersebut belum perlu diberikan OAT. Anak tersebut cukup dilakukan observasi atau diberi INH profilaksis, tergantung dari umur anak.
Pasien usia balita yang mendapat skor 5, dengan gejala klinis yang meragukan, maka pasien tersebut dirujuk ke fasilitas pelayanan kesehatan rujukan, untuk evaluasi lebih lanjut . Anak dengan skor 5 yang terdiri dari poin kontak BTA positif dan 2 gejala klinis lain, pada fasilitas pelayanan kesehatan yang tidak tersedia uji tuberkulin, maka dapat didiagnosis, diterapi ,dan dipantau sebagai TB anak. Pemantauan dilakukan selama 2 bulan terapi awal, dan apabila terdapat perbaikan klinis, maka terapi OAT dilanjutkan sampai selesai 6 bulan. Semua bayi dengan reaksi cepat (<2 minggu) setelah pemberian imunisasi BCG, seharusnya dicurigai telah terinfeksi TB, dan harus dievaluasi dengan sistem skoring TB anak.
Untuk daerah dengan fasilitas pelayanan kesehatan dasar yang terbatas, yaitu tidak tersedianya uji tuberkulin dan atau foto toraks, maka evaluasi dengan sistem skoring tetap boleh dilakukan, dan dapat didiagnosis TB dengan syarat skor ≥ 6. Pada anak yang pada evaluasi bulan ke-2 tidak menunjukkan perbaikan klinis berarti, sebaiknya diperiksa lebih lanjut. Pemeriksaan lanjutan bertujuan untuk mencari faktor penyebab lain, misalnya kesalahan diagnosis, adanya penyakit penyerta, gizi buruk, TB-MDR, maupun masalah ketidakkepatuhan berobat pasien. Yang dimaksud dengan perbaikan klinis adalah perbaikan dari gejala yang ditemukan pada anak tersebut, saat diagnosis ditegakkan.
Sistem skoring ini diharapkan dapat mengurangi terjadinya ‘under’ maupun ‘overdiagnosis’ TB anak. Tentunya agar pelayanan kesehatan untuk semua pasien anak di Indonesia, termasuk TB anak, akan semakin efisien dan dapat dijangkau oleh BPJS Kesehatan, sebagai penjaminan biaya pasien (universal health coverage).
ditulis oleh:
fx. wikan indrarto, dokter spesialis anak di RS Bethesda Yogyakarta
Catatan : dimuat di harian Kedaulatan Rakyat Minggu, 4 Januari 2015, halaman 7.